Особенности эндопротезирования тазобедренного сустава при тяжелых типах дисплазии
Вступление
Диспластический коксартроз относится к наиболее тяжелой патологии тазобедренного сустава, его частота составляет от 21 до 80% случаев от всех заболеваний последнего.
Диспластический коксартроз имеет свои особенности, обусловленные молодым возрастом пациентов, быстрым прогрессированием заболевания и низким эффектом от консервативного лечения, расширяет показания к эндопротезированию тазобедренного сустава и является актуальной проблемой в современной ортопедии. Эндопротезирование тазобедренного сустава при диспластическом коксартрозе, особенно при тяжелых его типах, является сложным и высокотехнологичным оперативным вмешательством.
В диспластическом тазобедренном суставе имеют место значительные анатомические изменения как в самой вертлужной впадине, так и в проксимальном отделе бедра, от этих изменений зависит тактика оперативного вмешательства. Именно в таких случаях сложно, а иногда невозможно выполнить предоперационное планирование в полном объеме.
С целью выбора тактики лечения и оценки результатов важно иметь единую классификацию данной патологии. Согласно Международной классификации заболеваний 10-го пересмотра выделяют три степени изменений в тазобедренном суставе по тяжести: дисплазия, подвывих и вывих бедра. Однако наиболее часто в практической работе применяют классификации Crowe (1979), Eftekhar (1978) и Hartofilakidis (1988), поскольку в них подробно учитываются анатомо-функциональные изменения в тазобедренном суставе. Мы в своей работе придерживаемся классификации Crowe, поскольку в соответствии с ним, кроме описания состояния головки бедренной кости по впадины, возможно процентный расчет краниального смещения головки. Так, при первом типе отмечается проксимальное смещение до 50% от высоты головки, при втором типе - 50-75%, при третьем - 75-100%, и при четвертом типе головка смещена более чем на 100%.
Наиболее актуальными в эндопротезировании тазобедренного сустава при тяжелых формах диспластического коксартроза остаются вопросы установления ацетабулярного компонента протеза относительно его анатомического положения, применение костной пластики крыши вертлужной впадины, низведения бедра и вправление головки протеза.
Цель работы - оптимизировать тактику эндопротезирования тазобедренного сустава при тяжелых типах диспластического коксартроза (смотрите также эндопротезирование коленного сустава).
Материал и методы
В основу работы положен анализ тотального эндопротезирования тазобедренного сустава у больных с тяжелым типом дисплазии (Crowe Ш, IV). Прооперировано 29 больных, которым выполнено 38 эндопротезирований тазобедренного сустава. У 9 больных выполнено эндопротезирование тазобедренного сустава с обеих сторон. Преобладали больные женского пола: среди пациентов были 28 женщин и один мужчина. С дисплазией тазобедренного сустава типа Crowe III было 28 случаев, типа Crowe IV - 10 случаев. Средний возраст больных составил 44,2 года. Протезы с цементным типом фиксации элементов было применено в 5 случаях, бесцементным - в 29 и с гибридным - в 4 случаях. Протезы с цементным типом фиксации применялись в тех случаях, когда не удавалось добиться стабильной фиксации элементов протеза с бесцементным типу. Ацетабулярного компонент устанавливался по принципу press-fit фиксации. Костная пластика в области вертлужной впадины применена у 21 больного, что составляет 55,26%. Тип ножки протеза подбирали в зависимости от формы костно-мозгового канала проксимального отдела бедренной кости.
Результаты и их обсуждение
Сложность эндопротезирования тазобедренного сустава при данной патологии обусловлена тем, что нужно устранить вывих бедра и установить ацетабулярного компонент в анатомической позиции вертлужной впадины. Значительная одномоментная дистракция бедра грозит развитием серьезного осложнения со стороны сосудисто-нервного пучка, что может привести к отрицательным результатам. С другой стороны, недоразвита вертлужной впадины не всегда позволяет установить ацетабулярного компонент протеза с полным перекрытием его костной тканью, что может быть обусловлено наличием дефицита костной ткани вертлужной впадины. Так, по данным Н.В. Загородного, при III и IV типах дисплазии дефицит костной ткани переднего края превышает задний в 2-3 раза, а вертикальное положение ацетабулярного компонента приводит к ускоренному истиранию полиэтиленового вкладыша. При наклоне ацетабулярного компонента до 56 ° изношенность полиэтилена достигает 23,2%, тогда как при угле наклона ацетабулярного компонента до 50 ° изношенность достигает 16,3%.
Некоторые авторы не стремятся устанавливать ацетабулярного компонент в анатомическое положение, тем самым избегают необходимости в костной пластике, применении сложных антипротрузийних конструкций и сократительных остеотомий бедренной кости. Другие авторы решают проблему дефицита костной ткани вертлужной впадины применением костного цемента. Как отмечают А.Е. Олейник, А.Е. Лоскутов (2008), вертлужной впадины при диспластическом коксартрозе настолько вариабельна, что не позволяет разработать специальную конструкцию для данной патологии.
Мы в предоперационном периоде проводили ком-пью-терна томографию сустава с целью определения состояния костной ткани передней и задней колонны, крыши вертлужной впадины. При наличии дефицита костной ткани мы выполняли костную пластику дефекта. Материалом для костной пластики служит головка бедренной кости, которая изымается при эндопротезировании тазобедренного сустава. Так, с удаленной головки и шейки бедренной кости изготавливали трансплантат, по форме отвечал дефекта вертлужной впадины, таким образом, чтобы с одной стороны находилась спонгиозная ткань, а с противоположной - кортикальный слой шейки бедренной кости. Трансплантат располагали в области дефекта колонн или крыши вертлужной впадины так, чтобы спонгиозная ткань контактировала с костями таза, а кортикальный слой находился снаружи. Через трансплантат проводили винты, которыми трансплантат стабильно фиксировали до костей таза, после чего фрезой формировали ложе для ацетабулярного компонента протеза (рис. 1в).
Кроме того, существует проблема с вправлением головки протеза, а также возможность развития недостаточности мышц, особенно при удлинении конечности более чем на 3 см. Низведение головки бедренной кости к истинному положения вертлужной впадины рекомендуют решать по-разному. Большинство хирургов предпочитают сократительную остеотомию проксимального отдела бедренной кости. Есть сторонники сократительной остеотомии бедренной кости в дистальном отделе [11]. Есть сторонники применения скелетного вытягивания в пред- операционном периоде или аппарата Илизарова.
Наш подход заключается в следующем. При диспластическом коксартрозе Crowe III, IV с сокращением конечности до 4 см выполняли эндопротезирование тазобедренного сустава с одномоментным удлинением конечности. При укорочении конечности на 4-5 см одномоментное удлинение конечности чревато осложнениями со стороны сосудисто-нервного пучка, кроме того, не всегда удается выполнить вправление головки протеза, особенно у больных, которым уже выполняли оперативные вмешательства на тазобедренном суставе в детстве. Таким больным выполняли сократительную остеотомию проксимального отдела бедра.
В случаях, когда возникает необходимость удлинения конечности более чем на 5 см, оперативное вмешательство выполняли в два этапа. На первом этапе накладывали стержневой аппарат внешней фиксации с введением стержней в кости таза и бедренную кость. Сборка стержневого аппарата внешней фиксации позволяла провести одномоментное удлинение конечности, выполнялось при наложении аппарата под общей анестезией, а затем в течение нескольких дней продолжали удлинять конечность и тем самым подводили головку бедренной кости к истинной вертлужной впадины. После достижения цели аппарат демонтировали и после заживления ран от стержней проводили эндопротезирование тазобедренного сустава.
Результаты лечения больных прослежены в срок от 6 месяцев до 5 лет.
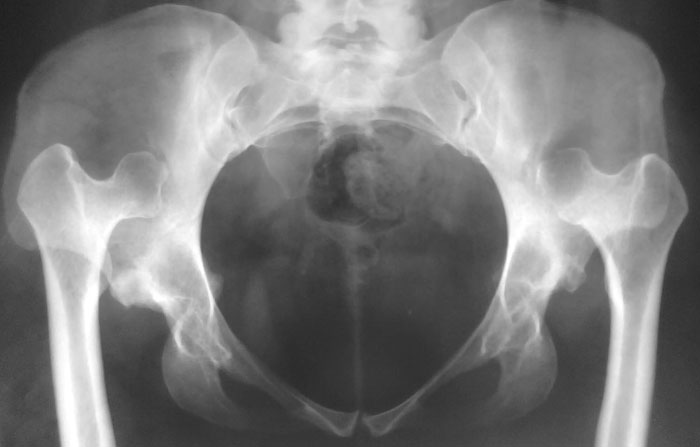
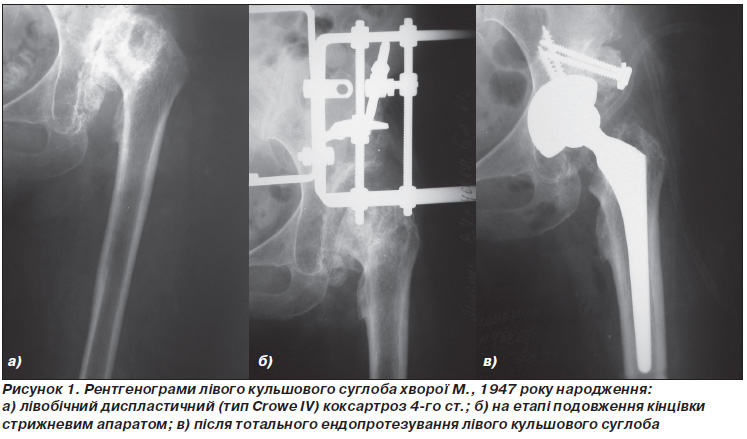
Клинический пример. Больная М., 1947 года рождения, поступила в клинику с диагнозом левостороннего диспластического (тип Crowe IV) коксартроза 4-й ст. В анамнезе: в возрасте 3 лет больной проводилось оперативное вмешательство, которое заключалось в открытом вправлении врожденного вывиха левого бедра. Со временем заболевание прогрессировало, по поводу чего больная обратилась за помощью в клинику. На рис. 1а представлена ??рентгенограмма левого тазобедренного сустава на время обращения в клинику.
При обследовании больного определено значительное ограничение движений в левом тазобедренном суставе, относительное укорочение левой нижней конечности на 6 см. В клинике на первом этапе на таз и левое бедро наложено стержневой аппарат внешней фиксации.
Постепенно низведена головку бедренной кости до уровня истинной вертлужной впадины (рис. 1б), после чего аппарат демонтирован и выполнено тотальное эндопротезирование левого тазобедренного сустава протезом с бесцементным типу фиксации. В ходе оперативного вмешательства дефект крыши вертлужной впадины замещено автотрансплантатом, взятым из головки бедренной кости (рис. 1в).
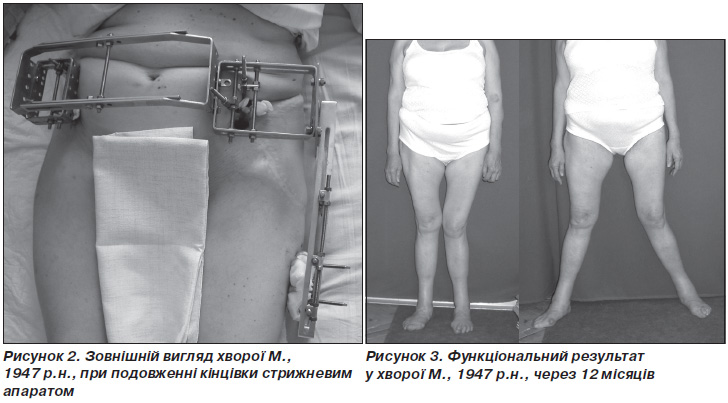
Функциональный результат лечения через 12 месяцев представлены на рис. 3.
Выводы
Ацетабулярного компонент при эндопротезировании тазобедренного сустава в случаях тяжелых типов дисплазии необходимо пытаться устанавливать в истинное анатомическое положение вертлужной впадины. При наличии дефектов передней, задней колонн, крыши вертлужной впадины показана пластика автотрансплантатом с головки бедренной кости, удаленной при эндопротезировании сустава.
Эндопротезирование тазобедренного сустава при диспластическом коксартрозе с сокращением конечности до 4 см возможно в один этап. При укорочении конечности на 4-5 см показано выполнение эндопротезирования с сокротительной остеотомией проксимального отдела бедра. При одностороннем укорочении конечности более чем на 5 см с целью профилактики осложнений со стороны сосудисто-нервного пучка и облегченного вправление головки протеза перед эндопротезуванням показано низведение головки бедренной кости до уровня истинной вертлужной впадины с помощью стержневого аппарата.
По материалам: http://ortho.in.ua/index.php?act=avtor&id=4.